Rozpoznání rakoviny štítné žlázy - interaktivní průvodce
Příznaky rakoviny štítné žlázy
Začněte tím, že si ověříte své příznaky proti nejčastějším příznakům.
- Uzel na krku
- Bolest v krku nebo ramenou
- Potíže s polykáním
- Chraplavost
- Trvalý kašel
- Nepřiměřený úbytek nebo přibývání váhy
- Únava nebo změny teploty
Rizikové faktory
Identifikujte faktory, které mohou zvyšovat riziko vzniku rakoviny.
- Ozařování hlavy a krku
- Genetické predispozice
- Nedostatek jódu
- Věk a pohlaví
- Stres a hormonální nerovnováha
Diagnostické postupy
Zjistěte, jak lékaři diagnostikují rakovinu štítné žlázy.
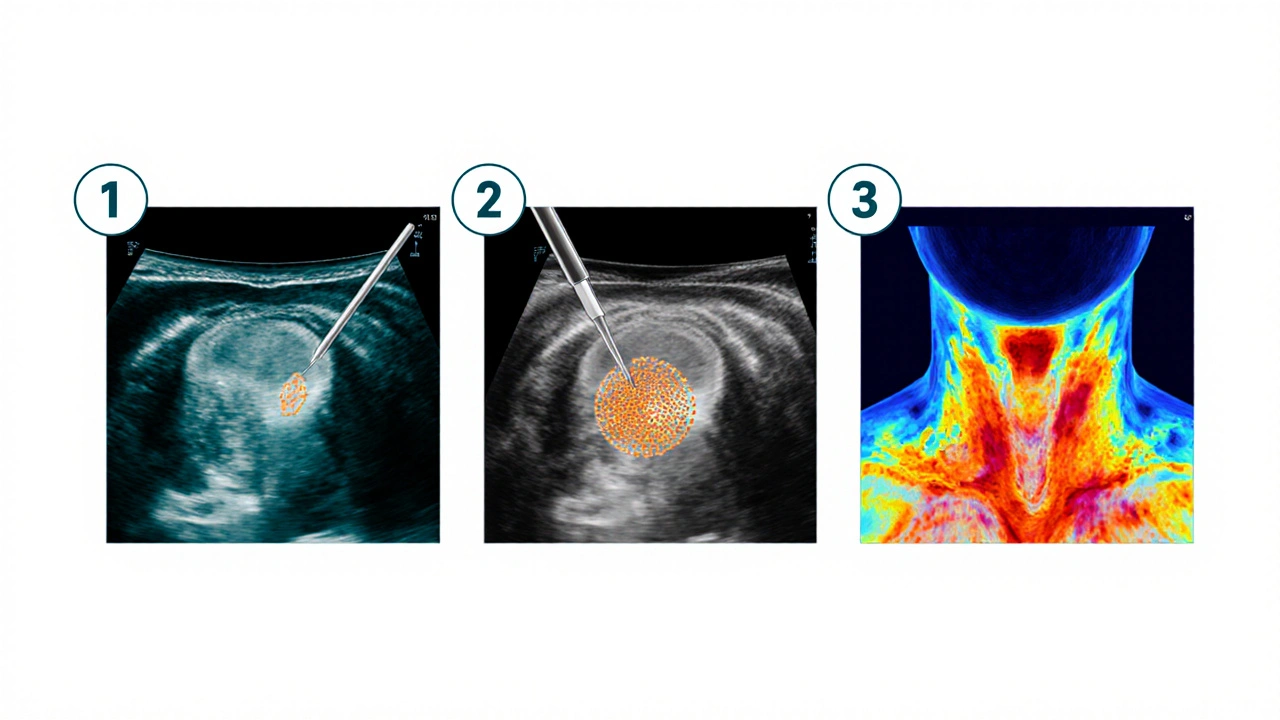
První krok je fyzické vyšetření a ultrazvuk krku, který odhalí tvar a velikost uzlů.
Pod ultrazvukovým vedením se z uzlu odebere vzorek buněk pro cytologický rozbor.
Radioaktivní jód nebo technetium se používá k zobrazení aktivních buněk v žlázě.
Typy rakoviny štítné žlázy
Porovnejte hlavní typy podle prevalence, prognózy a šíření.
| Typ | Podíl na všech případech (%) | Průměrná prognóza | Typické věkové rozmezí | Charakteristické šíření |
|---|---|---|---|---|
| Papilární karcinom | ≈80 | Vysoká (5-letý přežití >95 %) | 25-45 let | Lymfatické uzliny, vzácné vzdálené metastázy |
| Folikulární karcinom | ≈10 | Dobrá (5-letý přežití 80-90 %) | 30-55 let | Časté rozšíření do plic a kostí |
| Medulární karcinom | ≈5 | Střední (5-letý přežití 70-80 %) | 40-60 let | Časté šíření do jater a kostí, zvýšený kalcitonin |
| Anaplastický karcinom | ≈2 | Špatná (5-letý přežití <10 %) | 60+ let | Rychlé šíření do sousedních struktur |
Důležité upozornění
Tento nástroj slouží pouze jako informační pomoc. Každý příznak by měl být vyšetřen lékařem. Pokud zaznamenáváte některé z uvedených příznaků, vyhledejte lékaře.
Pokud si všimnete neobvyklých změn na krku nebo trpíte příznaky, které se nedaří vysvětlit, může to být varovný signál.Rakovina štítné žlázy je zhoubné onemocnění, při kterém se v štítné žláze tvoří abnormální buňky, schopné rychlého růstu a šíření do okolních tkání i dálkových orgánů. V tomto článku si projdeme nejčastější symptomy, rizikové faktory, diagnostické postupy a rozdíly mezi jednotlivými typy, abyste věděli, kdy a jak jednat.
Co je štítná žláza a jak funguje?
Štítná žláza je malý motýlovitý orgán umístěný na přední straně krku, pod hrtanem. Produkuje hormony tyroxinu (T4) a trijodtyronin (T3), které regulují metabolismus, tělesnou teplotu i srdeční frekvenci. Produkce hormonů řídí hormon stimulující štítnou žlázu (TSH), který vylučuje hypofýza. Jakýkoliv narušení struktury žlázy může ovlivnit hormonální rovnováhu i celkové zdraví.
Nejčastější příznaky, na které byste měli dát pozor
Příznaky rakoviny štítné žlázy jsou často nespecifické a mohou se zaměnit s běžnými onemocněními, proto je potřeba být vnímavý k následujícím změnám:
- Nově se objeví nebo zvětší uzlík na přední straně krku.
- Bolest hlavy, na krku nebo v oblasti ramen.
- Potíže s polykáním, pocit, že se jídlo „zasekává“.
- Proměna hlasu - chraplavost, rozpadlý hlas.
- Kašel, který nezmizí ani po léčbě zánětu.
- Neúmyslné přibývání váhy nebo naopak rychlý úbytek, i když jídelníček a pohyb zůstávají stejné.
- Únava, zimnice nebo pocit horka bez zjevné příčiny.
Jeden z nejčastějších znaků, který byste neměli ignorovat, je neboli „tvrdý“ uzel, který se nezdá být jenom zánětem. Pokud se objeví dva nebo více výše uvedených příznaků, je rozumné vyhledat lékaře.
Rizikové faktory zvyšující pravděpodobnost vzniku
Ne všichni mají stejnou šanci na rozvoj tohoto onemocnění. Některé faktory zvyšují riziko:
- Radiace - dříve podstoupili ozařování hlavy a krku, např. při léčbě dětství.
- Genetické predispozice - rodinná anamnéza papilárního nebo medulárního karcinomu.
- Deficit jódu ve stravě - nedostatek může podpořit růst abnormálních buněk.
- Věk a pohlaví - papilární forma se častěji vyskytuje u žen mladších 45 let, medulární častěji u mužů středního věku.
- Stres a hormonální nerovnováha - i když není přímým důvodem, může zhoršovat projevy.
Diagnostika - jak lékaři odhalí rakovinu štítné žlázy
Moderní medicína nabízí několik metod, které se často kombinují, aby se dosáhlo co nejpřesnějšího výsledku.
1. Klinické vyšetření a ultrazvuk
Prvním krokem je fyzické vyšetření krku a ultrazvukové zobrazování. Ultrazvuk odhalí tvar, velikost a strukturu uzlu, a pomůže odlišit solidní (pevné) změny od cystických (naplněných tekutinou).
2. Fine-needle aspiration (FNA) - jemná jehlová aspirace
Pod ultrazvukovým vedením se do podezřeleho uzlu zavede tenká jehla a odebere se vzorek buněk. Cytologický rozbor (Papova test) určuje, zda jsou buňky benigní, maligní nebo borderline.
3. Skintigrafie štítné žlázy
Pacient dostane malé množství radioaktivního jódu (I‑131) nebo technetu‑99m. Sken ukáže, zda jsou buňky aktivní (tzv. „hotý“ uzly) nebo nečinné („cold“ uzly), přičemž „cold“ uzly mají vyšší pravděpodobnost malignity.
4. Laboratorní testy hormonů
Hladiny TSH, FT4 a FT3 pomáhají posoudit funkci žlázy. V některých typech, např. medulárním karcinomu, se měří také kalcitonin a karcinoembryonální antigen (CEA).
5. Další zobrazovací metody
Po potvrzení malignity se často provádí CT nebo MRI krku a hrudníku, aby se zjistilo, zda se nádor rozšířil ven z žlázy (lokální invaze) nebo do dálkových orgánů (metastázy).
Typy rakoviny štítné žlázy - co je mezi nimi rozdíl
Existuje několik hlavních typů, každý s odlišnou prevalencí, prognózou a charakteristikou růstu. Níže najdete přehled v tabulce.
| Typ | Podíl na všech případech (%) | Průměrná prognóza | Typické věkové rozmezí | Charakteristické šíření |
|---|---|---|---|---|
| Papilární karcinom | ≈80 | Vysoká (5‑letý přežití >95%) | 25‑45 let | Lymfatické uzliny, vzácné vzdálené metastázy |
| Folikulární karcinom | ≈10 | Dobrá (5‑letý přežití 80‑90%) | 30‑55 let | Časté rozšíření do plic a kostí |
| Medulární karcinom | ≈5 | Střední (5‑letý přežití 70‑80%) | 40‑60 let | Časté šíření do jater a kostí, zvýšený kalcitonin |
| Anaplastický karcinom | ≈2 | Špatná (5‑letý přežití <10%) | ≥60 let | Rychlé lokální invaze, časté vzdálené metastázy |
Jaký je další krok po potvrzení diagnózy?
Rozhodnutí o léčbě závisí na typu nádoru, jeho velikosti, šíření a celkovém zdravotním stavu pacienta.
- Chirurgický zákrok - totální nebo částečná thyroidektomie je standardní první volba u většiny typů.
- Radiojódová terapie - využívá I‑131 k zničení zbylých buněk po operaci, hlavně u papilárního a folikulárního karcinomu.
- Externí radioterapie - doporučována u anaplastických nádorů nebo když je nádor neoperabilní.
- Cílená terapie - inhibitory tyrosinkinázy (TKI) pro pokročilé medulární karcinomy. Chemoterapie se používá jen zřídka, obvykle v rámci klinických studií.
Po operaci a případné adjuvantní terapii následuje pravidelný dohled: kontrolní ultrazvuk, měření TSH a, pokud je indikováno, kalcitoninu. Délka sledování může být celá životnost pacienta, protože recidiva se může objevit i po letech.
Kdy navštívit lékaře - praktické tipy pro každého
Nečekejte, až se symptomy zhorší. Vezměte si do ordinace následující informace:
- Stručný popis všech příznaků, kdy se objevily a jak se vyvíjejí.
- Rodinná anamnéza - zda někdo z blízkých měl onemocnění štítné žlázy.
- Seznam léků a doplňků stravy (některé mohou ovlivnit funkci štítné žlázy).
- Výsledky předchozích testů, pokud byly provedeny (např. TSH, ultrazvuk).
Tyto podklady usnadní lékaři rychlé rozhodnutí o dalším postupu a možném vyšetření.
Časté mýty a fakta
Rozptýlíme několik nepravd, které se často objevují na sociálních sítích:
- Mýtus: „Rakovina štítné žlázy se vždy projevuje bolestí.“ - Fakt: Většina pacientů necítí bolest; uzel může být nebolestivý.
- Mýtus: „Jódem lze rakovinu vyléčit.“ - Fakt: Jód je důležitý pro prevenci, ale ne lék.
- Mýtus: „Když mám normální TSH, nemohu mít rakovinu.“ - Fakt: Hormony mohou být v normě i při malignitě; vyšetření směrem k obrazu je klíčové.
Prevence a zdravý životní styl
I když nemůžeme odstranit všechna rizika, některé kroky mohou pomoci snížit pravděpodobnost:
- Jíst vyváženou stravu bohatou na jód (např. mořské ryby, mořské řasy).
- Vyhýbat se zbytečným radiačním zákrokům hlavy a krku, pokud nejsou nezbytné.
- Udržovat zdravou tělesnou hmotnost a pravidelně cvičit - zamezí hormonální nerovnováze.
- Pravidelně kontrolovat štítnou žlázu během preventivních prohlídek, zejména pokud máte rodinnou anamnézu.
Co očekávat po operaci - následná péče
Po odstranění štítné žlázy je nutné doplnit chybějící hormony syntetickým levotyroxinovým přípravkem. Dávkování se stanovuje podle hladiny TSH po operaci a může se měnit během následujících měsíců. Kontrolní vyšetření se provádí každých 6-12týdnů, dokud není hladina stabilní.
Pokud byl nádor medulární, bude pravidelně měřen kalcitonin - jeho vzestup může naznačovat recidivu.
Jak se vyrovnat psychicky
Diagnóza rakoviny vždy vyvolá stres. Důležité je mít podporu rodiny, přátel i odborníků. Existují skupiny pacientů v Brně a online fóra, kde můžete sdílet zkušenosti a získat rady od lidí, kteří už prošli podobnou cestou.
Souhrn klíčových bodů
- Nejčastější příznaky: uzel na krku, změny hlasu, potíže s polykáním.
- Rizikové faktory: radiace, genetika, nedostatek jódu.
- Diagnóza kombinuje ultrazvuk, FNA, skintigrafii a hormonální testy.
- Čtyři hlavní typy - papilární, folikulární, medulární a anaplastický - mají odlišnou prognózu.
- Léčba zahrnuje chirurgii, radiojód, radioterapii a cílené léky; následná péče je dlouhodobá.
Často kladené otázky
Jak rychle mohu zjistit, jestli mám rakovinu štítné žlázy?
Nejrychlejší cesta je ultrazvuk a následná jemná jehlová aspirace (FNA). Obvykle lze získat první výsledek během několika dní od vyšetření.
Je nutné po operaci stále užívat léky na štítnou žlázu?
Ano, po úplném odstranění žlázy je potřeba nahrazení hormonů syntetickým levotyroxinovým přípravkem. Dávka se upravuje podle hladiny TSH.
Může se rakovina štítné žlázy vrátit po úspěšné léčbě?
Ano, recidiva je možná, zvláště u agresivnějších typů jako medulární nebo anaplastický. Pravidelný kontrolní ultrazvuk a hormonální testy jsou proto nezbytné.
Jaký je rozdíl mezi papilárním a medulárním karcinomem?
Papilární karcinom je nejčastější a má vysokou míru přežití, roste pomalu a šíří se primárně do lymfatických uzlin. Medulární karcinom vzniká z C‑buněk, produkuje kalcitonin a často metastazuje do jater a kostí.
Mohu se vyhnout operaci, pokud je nádor malý?
U malých, dobře lokalizovaných papilárních nádorů se někdy zvolí aktivní sledování (active surveillance) místo okamžité operace, ale rozhodnutí musí být učiněno po konzultaci s endokrinologem a chirurgem.

